DDH, phổ TD, cơ chế, TDKMM của thuốc Macrolid
- Bởi : Admin
- - Chuyên mục : Tin Tức Sức Khỏe

Contents
- 1 * Cơ chế tác dụng:
- 2 * Phổ tác dụng:
- 3 * Cơ chế đề kháng kháng sinh:
- 4 * Mối liên quan giữa đặc tính dược động học/dược lực học:
- 5 * Hấp thu:
- 6 * Phân bổ :
- 7 * Chuyển hoá và thải trừ:
- 8 * Chỉ định:
- 9 * Chỉ định riêng của các thuốc trong nhóm:
- 10 * TDKMM:
- 11 * Tương tác thuốc:
- 12 * Một số đại diện chính của nhóm:
* Cơ chế tác dụng:
– Ức chế tổng hợp protein của tế bào vi khuẩn
+ Gắn vào phần (tiểu đơn vị) 50S của ribosom => ngăn cản sự chuyển vị peptidyl – ARNt từ vị trí tiếp nhận sang vị trí cho nên các aminoacyl – ARNt mới không thể vào vị trí tiếp nhận, làm cho các acid amin không thể gắn tiếp vào chuỗi peptid đang thành lập.
+ Macrolid là kháng sinh kìm khuẩn. Tuy nhiên ở nồng độ cao và mật độ vi khuẩn thấp, hoặc trong chu kỳ phát triển nhanh của vi khuẩn, macrolid có thể có tác dụng diệt khuẩn.
+ Macrolid là các kháng sinh phụ thuộc thời gian có PEA trung bình (erythromycin) hoặc dài (azithromycin).
* Phổ tác dụng:
– Có phổ tác dụng trung bình.
– Chủ yếu tác dụng lên vi khuẩn Gram (+): S.aureus, S.pneumoniae,…
– Chỉ có tác dụng lên một số ít vi khuẩn gram âm tương tự như penicillin: Neisseria gonorrhoeae, Neisseria meningitidis
– Hầu như không có tác dụng trên vi khuẩn ưa khí gram âm.
– ĐẶC BIỆT có tác dụng tốt với các vi khuẩn nội bào: Mycoplasma, Clamydia, Legionella,…
– Ngoài ra: Xoắn khuẩn, vi khuẩn cơ hội:

* Cơ chế đề kháng kháng sinh:
– Kháng thuốc tự nhiên: Đa số vi khuẩn Gram (-): do kháng sinh khó thâm nhập vào nội bào vi khuẩn.
– Kháng thuốc thu được:
+ Vi khuẩn thay đổi cấu trúc thụ thể trên tiểu đơn vị 50S của Ribosome, do đó thuốc không gắn đc vào đích tác dụng. Cụ thể, vi khuẩn sinh enzym (enzym này được mã hóa ở gen erm trên plasmid hoặc transposon) có tác dụng biến đổi cấu trúc ribosome qua cơ chế methyl hoá gốc adenine trên tiểu đơn vị 50S nên ngăn chặn hiện
tượng gắn thuốc vào vi khuẩn.
+ Tạo bơm tống thuốc phụ thuộc ATP để đẩy macrolid khỏi tế bào: Điển hình là S. aureus có gene mrsA và mef tạo ra bơm thải chủ động để kháng macrolid.
* Mối liên quan giữa đặc tính dược động học/dược lực học:
– Macrolid là nhóm kháng sinh phụ thuộc thời gian có tác dụng hậu kháng sinh PAE trung bình hoặc dài.
– Với Erythromycin và Clarithromycin:
+ KS phụ thuộc thời gian có PAE trung bình => chỉ số đánh giá hiệu quả là thời gian duy trì nồng độ thuốc trên MIC (T>MIC). Ở đây, mục tiêu điều trị là phải đạt T>MIC 40% so với khoảng đưa liều.
+ Biện pháp: kéo dài thời gian truyền thuốc, rút ngắn khoảng cách đưa liều (một ngày dùng nhiều lần) hoặc thiết kế công thức thuốc giải phóng kéo dài.
+ Riêng Azithromycin là kháng sinh phụ thuộc thời gian nhưng có PAE dài. Nhờ có tác dụng kéo dài (tác dụng dưới MIC) nên tỷ số AUC/MIC được xem là có mối liên quan chặt chẽ nhất với hiệu quả điều trị. Với azithromycin, tỷ số AUC/MIC cần đạt trên 25.
– Erythromycin chỉ có tác dụng khi ở dạng base, dạng base bị mất hoạt tính bởi acid dịch vị và đắng, không tan trong nước => dùng dạng muối hay ester hoặc bào chế dưới dạng viên bao tan trong ruột để dùng đường uống.
* Hấp thu:
– Thức ăn làm giảm hấp thu azithromycin, roxithromycin => Uống xa bữa ăn để thuốc được hấp thu đạt nồng độ tác dụng.
– Sinh khả dụng đường uống 30 – 65% => Phần còn lại đi qua đường tiêu hóa và thải qua phân, có thể diệt vi khuẩn tốt đường ruột gây rối loạn tiêu hóa
– TDKMM: rối loạn tiêu hóa.
* Phân bổ :
– Phân bố rộng khắp các mô và dịch cơ thể, cả dịch gỉ tai giữa, tinh dịch, tuyến tiền liệt, nhau thai và sữa mẹ.
+ Điều trị nhiễm khuẩn ở nhiều cơ quan.
+ Nhưng gây độc thính giác và gây tác dụng phụ ở phụ nữ có thai và cho con bú.
– Thuốc đạt nồng độ cao ở gan, mật và lách, nhưng hầu như không vào được
dịch não tủy=> Có lợi cho điều trị nhiễm khuẩn đường mật. Không được chỉ định trong viêm màng não.
* Chuyển hoá và thải trừ:
– Các macrolid đều chuyển hóa qua gan và thải trừ chủ yếu qua phân=> Có thể gây rối loạn tiêu hóa.
– Riêng Clarithromycin thải trừ đáng kể qua nước tiểu=> có lợi trong điều trị nhiễm khuẩn tiết niệu, sinh dục hơn các thuốc khác trong nhóm.
– Azithromycin đạt nồng độ trong tế bào cao hơn trong huyết tương (từ 10 –100 lần) => Điều trị nhiễm vi khuẩn nội bào tốt.
* Chỉ định:
– Chỉ định chung:
+ Nhiễm khuẩn đường hô hấp; viêm tai giữa; nhiễm khuẩn da và các mô mềm do các loại Staphyllococcus, Streptococcus…
+ Viêm ruột do Campylobacter.
+ Viêm phổi mắc phải cộngS đồng do Legionella pneumophila, Mycoplasma pneumoniae.
+ Nhiễm Corynebacteria (bạch hầu Corynebacterium diphtheriae, Corynebacterium minutissimum gây bệnh erythrasma), bệnh ho gà (Bordetella pertussis – Gram (-)) giai đoạn đầu.
+ Nhiễm Clamydia đường hô hấp, sinh dục, mắt, viêm phổi mắc phải ở cộng đồng;
+ Thay thế penicilin cho bệnh nhân bị dị ứng với penicilin khi nhiễm tụ cầu, liên cầu hoặc phế cầu, dự phòng thấp khớp cấp.
+ Phối hợp với neomycin để phòng nhiễm khuẩn khi tiến hành phẫu thuật ruột.
* Chỉ định riêng của các thuốc trong nhóm:
– Clarithromycin: Điều trị loét dạ dày – tá tràng ở bệnh nhân nhiễm H.pylori.
– Spiramycin: Điều trị dự phòng viêm màng não não mô cầu khi có chống chỉ định với rifampicin. Dự phòng nhiễm Toxoplasma bẩm sinh trong thời kỳ mang thai.
– Azithromycin: Thương hàn nhẹ và trung bình do S. typhi đa kháng kháng sinh.
* TDKMM:
– Là nhóm thuốc ít độc, ít tác dụng không mong muốn nên thường được sử dụng trong khoa nhi.
– Rối loạn tiêu hóa: buồn nôn, nôn, đầy bụng, ỉa chảy. Đặc biệt với liều cao và sự kích ứng tại chỗ, có thể tránh được bằng cách truyền chậm (tối đa 5 ml/phút)
– Hội chứng kiểu nhược cơ; ban đỏ đa dạng (hội chứng Stevens-Johnson) và hoại tử biểu bì do nhiễm độc.
– Điếc có phục hồi sau liều cao.
– Viêm gan, vàng da ứ mật.
– Tác động trên tim (gồm đau ngực và loạn nhịp)
– Hiếm gặp: ù tai, hoại tử gan, suy gan và rối loạn vị giác.
* Tương tác thuốc:
– Các macrolid (erythromycin và các macrolid 14C) ức chế enzym chuyển hóa thuốc ở microsom gan của nhiều thuốc (Warfarin, Ergotamin, Triazolam, Midazolam, Lovastatin, Disopyraminde, Phenytoin, Acid valproic, Cyclosporin, Theophyllin, Astemizol, Terfenadin) gây tăng nồng độ thuốc trong máu, kéo dài tác dụng và tăng tác dụng phụ Ví dụ: Ức chế chuyển hóa, kéo dài thời gian tác dụng của alfentanil (opioid, khởi mê và giảm đau), Astemizol (thuốc kháng histamin không gây ngủ, sẽ gây nhịp tim không đều) hoặc terfenadin (cũng là thuốc kháng histamin, sẽ gây rối loạn nhịp tim) gây nguy cơ độc với tim như xoắn đỉnh, nhịp nhanh thất và tử vong. Ức chế chuyển hóa của carbamazepin (rối loạn thần kinh, kích thích, co giật, hôn mê, suy hô hấp…) và acid valproic
(rối loạn thần kinh trung ương và độc gan), làm tăng nồng độ các thuốc này trong huyết tương và làm tăng độc tính., Ức chế chuyển hóa theophyllin gây loạn nhịp thất., Ức chế chuyển hóa Warfarin gây kéo dài quá mức thời gian prothrombin và làm tăng nguy cơ chảy máu., Ức chế chuyển hóa midazolam hoặc triazolam (thuốc an thần gây ngủ dù trong tiền mê) và làm tăng tác dụng.
=> Cần theo dõi cẩn thận khi phối hợp.
– Phối hợp macrolid với các thuốc có độc tính với gan/tai có thể làm tăng độc tính với gan/tai.
– Nếu phối hợp với các kháng sinh macrolid khác hoặc lincosamid, cloramphenicol sẽ làm giảm tác dụng kháng khuẩn vì có sự cạnh tranh vị trí tác dụng. Không phối hợp kháng sinh kìm khuẩn như/ macrolid và kháng sinh diệt khuẩn vì sẽ đưa đến hiệu ứng đối kháng.
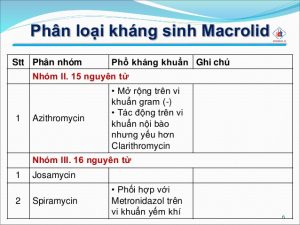
* Một số đại diện chính của nhóm:
– Azithromycin
– Spiramycin
– Erythromycin
– Roxithromycin
– Clarithromycin



Không có phản hồi